Organisation
spezielle Lagerungsschale für Säuglinge
Bei Terminvergabe muss vorab nach einem schriftlichen Versicherungsschutz (Karte ist oft noch nicht vom Versicherer zugestellt worden) gefragt werden. Ohne diesen Nachweis wird die Untersuchung privat verrechnet und nachträglich vom Versicherer bei Nachweis der Rechnung übernommen. Natürlich kann die KVK im laufenden Quartal nachgereicht und die Rechnung storniert bzw. der Betrag zurückgezahlt werden.
Am Termin sollten Mutter und Kind Zeit haben bzw. satt sein (ggf. noch mal stillen). Die Anamnese (v.a. Geburts-, Familien- und eigenen Anamnese) wird bei Ankunft im Untersuchungszimmer erhoben. Für Garderobe, Taschen und Babyschale sollten leicht erreichbare Ablagen vorhanden sein, so dass die Aufmerksamkeit beim Kind erhalten bleibt. Es kann auf einem Wickeltisch bzw. kleinem Schrank mit Mülleimer für Windeln vorbereitet werden. Dabei reicht es aus, den Unterkörper frei zu machen und ggf. „farbiges“ zu entfernen. Die „farblose“ Windel kann verbleiben, auch wenn sie „feucht“ ist.
Die körperliche Untersuchung ist schmerzlos und hat das Ziel sichtbare Befunde zu objektieren und fühlbare Störungen (z.B. Gelenkschnappen) weiter zu untersuchen.
Zur eigentlichen Ultraschall-Untersuchung wird der Säugling seitlich in eine passende Baby-Schale (je nach Größe und Alter des Kindes muß die aufnehmende Schwester entsprechende Info weitergeben bzw. gleich die Schale verbreitern bzw. schmaler gestalten, was durch Seitenbacken und Klettverschlüsse funktioniert) mit frischer Windel hineingelegt und die Mutter gebeten, ganz nah beim Kind körperlichen und akustischen Kontakt zu halten.
Vom vorbereiteten Gerät (Name, Datum, Seite und Programm) wird der Schallkopf so vorbereitet, dass bei der zu untersuchenden Hüftregion (man beginnt mit der linken Hüfte) im Bild der Femur links und das Becken rechts erkennbar ist.
nun erfolgen Informationen für Studierende und Kollegen
Abtasttechnik nach Graf
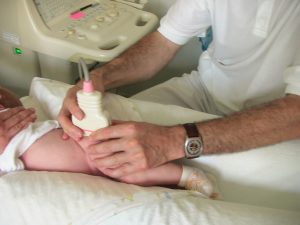
Technik nach Graf
- Umgreifen des Oberschenkel und Halten des Beines in gestreckter Stellung mit distaler Hand (gelingt bei darmgeblähten Kindern meist nur unter Widerwillen)
- zwischen Daumen und Finger2/3, welche Trochanter von vorn und hinten palpieren, Gel auftragen
- proximale Hand führt Schallkopf, welcher zwischen Daumen und Langfinger parallel zur Liege positioniert wird
- erst Korrektur der Kippung nach dorsal oder ventral (ggf. Nutzung eines Führungsgerätes)
- Einstellen des Unterrandes des Os ileum durch Vor- und Zurückschieben des Schallkopfes in leicht dorsaler Position
- unter Beobachtung des Os ileum Drehung aus dorsaler Position in die Standardebene bis Labrum sichtbar,
- dabei immer auf
Standardsituation
- achten, das heißt: Idendifizierung von
- Knorpel-Knochen-Grenze des Femur,
- Hüftkopf, gel. mit Hüftkopfkern (nicht rund, nicht das Zentrum, oft halbmondförmig, kann Unterrand verdecken)
- Umschlagfalte (DD zu Labrum),
- Gelenkkapsel (DD zu intermuskulären Septen),
- Labrum acetabulare (liegt lateral distal vom hyalinen Knorpeldach, kaudal vom Perichondrium(loch) und immer an der sich vom Hüftkopf abhebenden Gelenkkapsel mit Hüftkopfkontakt),
- hyalin präformierter bzw. knorpeliges Pfannendach
- Os ileum mit
- knöcherner Erker (Umschlagspunkt von Pfannenkonkavität zur Gegenkrümmung bzw. Konvexität meist nach kleinem Schallloch) sowie
- Unterrand (nicht von Facies lunata bedeckt, aber Nachbarechos durch Pfannenboden, Fett, Bindegewebe, Lig. artt. capitis fem.)
- dann
Brauchbarkeitsprüfung
- durchführen, das heißt Idendifizierung von
- Unterrandes des Os ileum
- in gerader Schnittebene des Os ileum und
- Labrum)
- (Jeder Kollege sollte zu Herrn Prof. Dr. med. Graf, so er ihm begegnet, sagen: „Unterrand, Schnitt, Labrum…“!)
- nun Bild endgültig festhalten (wenn das Gerät schnelles Einzeichnen von Winkeln ermöglicht, dann diese jetzt schnell einstellen) und ausdrucken
- dynamische Untersuchung ab hochgradig mangelhafter knöcherner Formgebung, rund bis flachem Erker bei übergreifendem Labrum mittels Instabilitätsprüfung durch axialen bzw. nach dorsal gerichteten Druck mit dem OS zur Provokation einer Dezentrierung des HG und Verdrängung des Labrum
- das ganze noch mal vorn für das 2. Foto
- nun zieht man selbst oder die Schwester das Kind an unten liegendem Bein bzw. Knie und Arm und EB, sodass es sich auf die andere Seite dreht und Mutter wird aufgefordert, das Kind so festzuhalten, daß es auf der anderen Seite liegen bleibt
- schon geht’s los mit der zweiten Seite (auch 2 Fotos)
- jetzt wird Mutter gebeten, das Kind anzuziehen und per
Morphologie
- das Bild beschrieben:
- Dazu gehören die
- Beschreibung von knöcherner Formgebung (gut, ausreichend bis 12. Lebenswoche, mangelhaft ab 12.Lebenswoche und schlecht),
- Erker (eckig, stumpf bzw. abgerundet, rund, flach) und
- Labrum (spitz oder schmal bzw. breit übergreifend, nach cranial verdrängt und nach distal bzw. caudal verdrängt).
- Sollte das Bild ohne Linien ausgedruckt worden sein, wird nun die
Morphometrie
- durch Einzeichnen der Linien bestimmt:
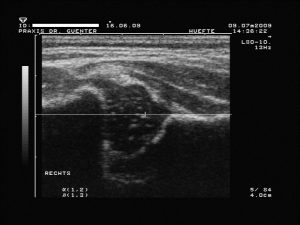 1. Linie (Grund- oder Basislinie bzw. -tangente: vom obersten Punkt der Fixierung des Perichondriums (so genannter Z-Punkt) am Ilium tangential nach distal bzw. ggf. eine Hilfslinie parallel am Rand der Schallauslöschung, welche auch schräg zu Bildkante sein kann!)
1. Linie (Grund- oder Basislinie bzw. -tangente: vom obersten Punkt der Fixierung des Perichondriums (so genannter Z-Punkt) am Ilium tangential nach distal bzw. ggf. eine Hilfslinie parallel am Rand der Schallauslöschung, welche auch schräg zu Bildkante sein kann!)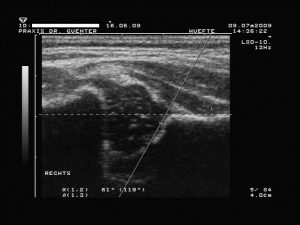 2. Linie (Pfannendachlinie bzw. -tangente: an Unterrand des Ileum und tangential an Unterkante des knöchernes Pfannendaches bzw. Erker)
2. Linie (Pfannendachlinie bzw. -tangente: an Unterrand des Ileum und tangential an Unterkante des knöchernes Pfannendaches bzw. Erker)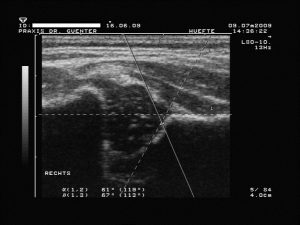 und 3. Linie (Ausstell(ungs)linie: vom Umschlagspunkt der Pfannenkonkavität zur Konvexität durch die Mitte des Labrum).
und 3. Linie (Ausstell(ungs)linie: vom Umschlagspunkt der Pfannenkonkavität zur Konvexität durch die Mitte des Labrum).- Dadurch entstehen messbare Winkel (kranial zwischen Linie 1 und 2 der a-Winkel sowie kaudal zwischen 1 und 3 der b-Winkel) für die
Graduierung
- nach Graf mit dem Sonometer

mein erstes selbstgebautes Sonometer mit dem a-Winkel oben und dem b-Winkel unten:
Typ Ia bzw. b
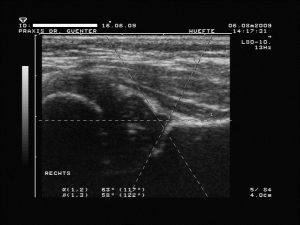 ausgereifte Hüfte mit meist abgerundeten bzw. stumpfen und nicht unbedingt eckigem Erker (knöcherner Formgebung: gut, Erker: stumpf bzw. abgerundet oder eckig und Labrum: spitz oder schmal übergreifend, a-Winkel: > bzw. = 60°, b-Winkel: bei Variante a < bzw. = 55°, bei Variante b > 55°)
ausgereifte Hüfte mit meist abgerundeten bzw. stumpfen und nicht unbedingt eckigem Erker (knöcherner Formgebung: gut, Erker: stumpf bzw. abgerundet oder eckig und Labrum: spitz oder schmal übergreifend, a-Winkel: > bzw. = 60°, b-Winkel: bei Variante a < bzw. = 55°, bei Variante b > 55°)
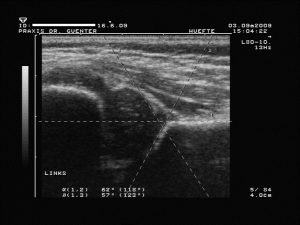 bei Behandlung einer unreifen Hüfte und Übergang in ein Typ I kann der Ecker auch eckig erscheinen
bei Behandlung einer unreifen Hüfte und Übergang in ein Typ I kann der Ecker auch eckig erscheinen
Typ IIa+, a–, b
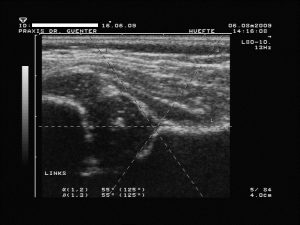 verzögerte knöcherne Entwicklung bzw. Reifungsstörung in Abhängigkeit zur 12. Lebenswoche (Unterscheidung a vor und b nach der 12. LW) mit (+) oder ohne (-) Entwicklungs- bzw. Wachstumstendenz (knöcherner Formgebung: ausreichend (bis zur 12. Wochen) oder mangelhaft (ab der 12. Woche), Erker: rund und Labrum: breit übergreifend, a-Winkel: 50 – 59° (bei „+“ größer werdend), b-Winkel: < 77°)
verzögerte knöcherne Entwicklung bzw. Reifungsstörung in Abhängigkeit zur 12. Lebenswoche (Unterscheidung a vor und b nach der 12. LW) mit (+) oder ohne (-) Entwicklungs- bzw. Wachstumstendenz (knöcherner Formgebung: ausreichend (bis zur 12. Wochen) oder mangelhaft (ab der 12. Woche), Erker: rund und Labrum: breit übergreifend, a-Winkel: 50 – 59° (bei „+“ größer werdend), b-Winkel: < 77°)
Typ IIc
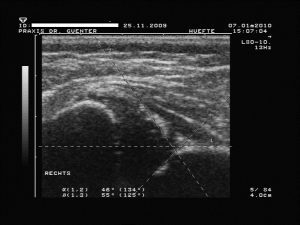 echte Dysplasie in jedem Alter mit oder ohne Instabilität, aber kritische („critical“) bzw. gefährdete Hüfte (knöcherner Formgebung: mangelhaft, Erker: rund und Labrum: breit übergreifend, a-Winkel: 43 – 49°, b-Winkel: < 77°)
echte Dysplasie in jedem Alter mit oder ohne Instabilität, aber kritische („critical“) bzw. gefährdete Hüfte (knöcherner Formgebung: mangelhaft, Erker: rund und Labrum: breit übergreifend, a-Winkel: 43 – 49°, b-Winkel: < 77°)
Typ D
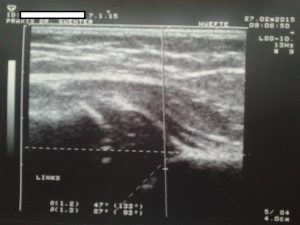 echte Dysplasie in jedem Alter mit Instabilität bzw. Hüfte am Dezentrieren (knöcherner Formgebung: mangelhaft, Erker: rund und Labrum: nach cranial verdrängt und durch Provokation nach distal bzw. caudal verdrängbar, a-Winkel: 43 – 49°, b-Winkel: > 77°)
echte Dysplasie in jedem Alter mit Instabilität bzw. Hüfte am Dezentrieren (knöcherner Formgebung: mangelhaft, Erker: rund und Labrum: nach cranial verdrängt und durch Provokation nach distal bzw. caudal verdrängbar, a-Winkel: 43 – 49°, b-Winkel: > 77°)
Typ III a, b
- dezentrierte Hüfte bzw. Subluxation mit (b) und ohne (a) Knorpeltransformation bzw. Strukturstörung (knöcherner Formgebung: schlecht, Erker: flach und Labrum: nach cranial verdrängt, a-Winkel: < 43°, b-Winkel: > 77°)
Typ IV
- Luxation (knöcherner Formgebung: schlecht, Erker: flach und Labrum: nach medistal bzw. caudal verdrängt, wobei das Perichondrium nach medial gedrückt wird),
Konsequenz
- Abschließend wird den Eltern der Befund erläutert, eine Therapie eingeleitet bzw. begonnen, dokumentiert (Beschreibung und Winkel), Fotos kontrolliert (Größe bzw. Maßstab, Seite, Name einschl. Geburtsdatum und Untersuchungsdatum), entsprechende Befunde bzw. Dokumentationen ausgefüllt („gelbes“ Heft auf der entsprechenden Seite innerhalb der U3) bzw. ausgedruckt (leider ist im „gelben“ Heft kein Platz für Kontroll- bzw. Wiederholungsuntersuchungen eingeplant…) und mitgegeben bzw. einen evtl. Wiedervorstellungstermin (z.B. in 4 Wochen) vereinbart.
weitere Empfehlungen
- Je nach Geburt(stress) für das Kind bzw. sectio und damit fehlender Aufnahme von Döderlein-Flora empfehle ich
- das Stillen von mind 4 besser 6 Monaten
- das Füttern ohne Kuhmilch-Eiweiß
- das Zufüttern mit Darmbakterien
- Weiterhin empfehle ich bei Hinweisen für eine Blockierung der Kopfgelenke (dem so genannten KIS-Syndrom) eine entsprechende Untersuchung, Manualtherapie bzw. osteopathische Behandlung und Kontrollen je nach Verlauf aller 1-4 Wochen sowie
- Die Gabe von Vitamin D in öliger Form mit 500 I.E. pro Tag für insgesamt 2 Winter und 2 Sommer, also 2 Jahre ohne Zugabe von Fluor!
- Eine Kontrolle des Bein- und Fußwachstums bzw. des erlernten Gangbildes empfiehlt sich kaum vor dem 2. LJ bzw. erst nach 1jährigem selbstständigem Gehen.
- Wichtiger sind die Kontrollen bei heranwachsenden Teenager!
Literatur
- Altenhofen L, Allhoff PG, Niethard FU (1998) Hüftsonographie im Rahmen der U3. Z. Orthop. 136 501-7
- Graf R (1989) Sonographie der Säuglinshüfte. 3. und überarb. Aufl. In Otte P, Schlegel KF (Hrsg.) Bücherei des Orthopäden. Bd. 43 Ferdinand Enke, Stuttgart
- Graf R (1989) Sonographische Diagnostik der Säuglinshüfte. Hans Marseille, München
- Graf R (2009) Warum Ausbildungskatalog für Hüftsonographie? Orthop. Mitteilungen 3/09: 344-9